Questo pronto soccorso dell'Ontario ha costruito una sala d'attesa separata per i pazienti con emergenze di salute mentale

Mercoledì pomeriggio al Montfort Hospital di Ottawa la situazione è ancora più caotica del solito.
"Abbiamo molti pazienti in attesa, quindi sentiamo la pressione già nell'atmosfera", ha affermato la dottoressa Kristine Levesque, vice primario e primario di psichiatria dell'ospedale.
Questa atmosfera pressurizzata è all'ordine del giorno nelle sale d'attesa dei pronto soccorso, come ben sanno gli oltre 16 milioni di canadesi che si sono ritrovati in una di queste sale nel 2024-2025.
Ma quando Levesque varca una porta a due battenti appena fuori dal pronto soccorso principale, l'ambiente è completamente diverso.
All'improvviso, si trasforma in un'oasi di tranquillità con musica soft, luci soffuse, comode poltrone a sacco e un distributore d'acqua. C'è un bagno con doccia e un armadietto per caricare il cellulare. Un'infermiera psichiatrica è presente 24 ore su 24, 7 giorni su 7, per effettuare una valutazione iniziale e alleviare la tensione dei pazienti, raccogliendo al contempo informazioni preziose per i medici del pronto soccorso.
Inaugurata nel novembre 2024, la Mental Health Emergency Zone (MHEZ) del Montfort Hospital è stata progettata appositamente per aiutare a stabilizzare i pazienti in crisi di salute mentale, rendendo il pronto soccorso più sicuro per loro stessi, per gli altri pazienti e per gli operatori sanitari.
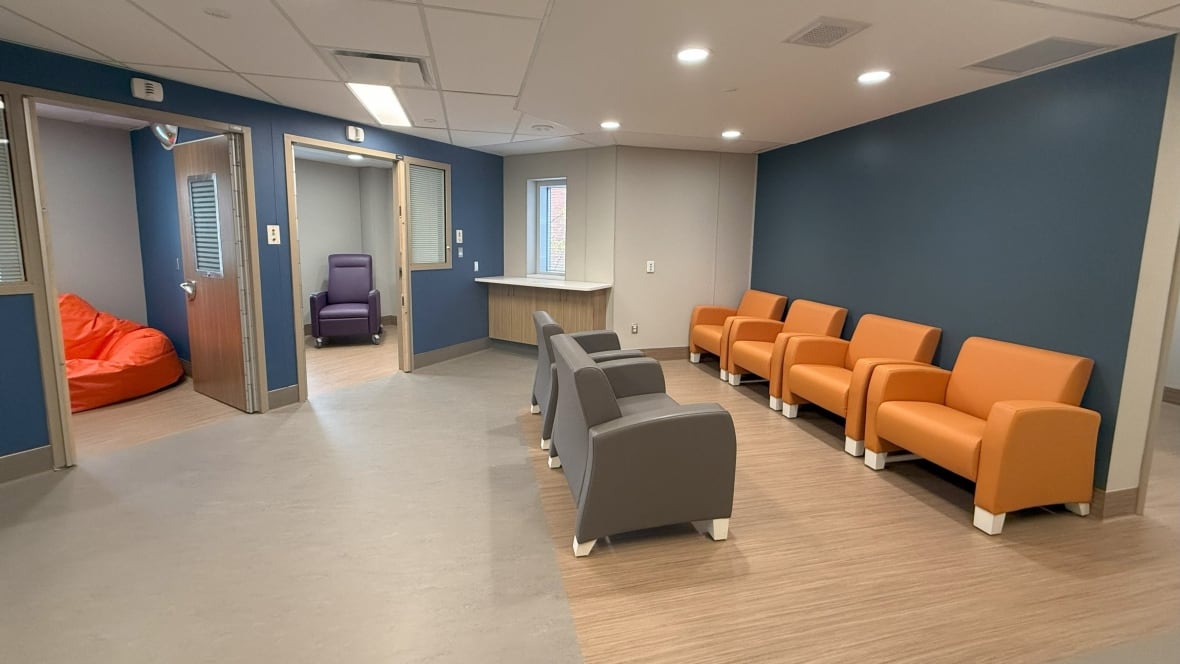
L'ospedale accoglie più del doppio dei pazienti ricoverati in pronto soccorso per problemi di salute mentale rispetto alla media provinciale: l'otto per cento di tutti i pazienti del pronto soccorso contro il quattro per cento nel resto dell'Ontario.
Situata nel quartiere Rideau-Vanier di Ottawa, vicino a numerosi rifugi del centro, la zona presenta tassi di povertà e dipendenza superiori alla media . Montfort vede spesso pazienti che soffrono di abuso di sostanze stupefacenti associato a problemi di salute mentale.
"Siamo dove la gente verrà o dove la polizia o i paramedici porteranno i pazienti per la salute mentale", ha affermato Levesque.
Tuttavia, l'aumento riscontrato da Montfort nei pazienti che soffrono di emergenze psichiatriche o di salute mentale, associato all'uso di sostanze e alla dipendenza, è una tendenza diffusa in tutto il Canada nei pronto soccorso ospedalieri dall'inizio della pandemia di COVID-19, ha affermato Marion Cooper, presidente della Canadian Mental Health Association (CMHA).
L'MHEZ "si basa interamente sul rafforzamento delle capacità", ha affermato Cooper. "E credo che sia lì che devono essere presenti tutti i nostri pronto soccorso".

"In generale, i pronto soccorso degli ospedali non sono pensati per i pazienti con problemi di salute mentale", ha affermato Cooper.
"[I pronto soccorso] sono molto caotici: spesso sono rumorosi, sovrastimolano e possono peggiorare sintomi come ansia, paranoia o persino idee suicide. Quindi, quando l'ambiente amplifica queste difficoltà, sappiamo che dobbiamo fare di meglio."
Per Levesque, la spinta a fare meglio è stata stimolata da due eventi particolarmente tragici accaduti negli ultimi anni.
In un caso, un paziente si è suicidato al pronto soccorso, innescando un'indagine del medico legale. In un altro, uno psichiatra è stato vittima di un tentativo di violenza sessuale da parte di un paziente – uno dei tanti atti di aggressione che, secondo Levesque, i suoi collaboratori subiscono ogni anno.
Sicuro per progettazioneLa nuova Zona di Emergenza per la Salute Mentale è stata progettata per prevenire sul nascere incidenti come questi.
Quando si è verificato il tentato abuso sessuale, "la porta non aveva una molla per chiudersi automaticamente", ha detto Levesque. Dopo che lo psichiatra è uscito per chiamare l'infermeria, la paziente è entrata nella stanza. Il personale è intervenuto rapidamente, ma l'evento è rimasto impresso nella memoria di Levesque.
Oltre a meccanismi di chiusura delle porte migliorati, ora sono presenti sensori che scattano se un paziente cerca di avvolgere qualcosa attorno alla porta per strangolarsi. Tutti i ganci per appendere borse o cappotti sono anti-legatura, quindi non è possibile legarvi nulla.
Se il paziente si barrica in una sala di trattamento, il personale può azionare il meccanismo della porta in modo che si apra nel senso opposto. I mobili sono troppo pesanti per essere sollevati. E ci sono telecamere in tutte le stanze, quindi la nuova devota infermiera psichiatrica può vedere tutti in ogni momento.

Priva di finanziamenti governativi, la nuova zona è il risultato di una campagna di raccolta fondi da 2 milioni di dollari da parte della fondazione dell'ospedale Montfort, un'iniziativa che avrebbe dovuto durare 18 mesi, ma che invece ha richiesto 18 settimane.
Aissatou Bah lavora come infermiera psichiatrica al Montfort da cinque anni e afferma che la nuova area la aiuta a svolgere meglio il suo lavoro.
"È un posto tranquillo e silenzioso, il che significa che posso parlare più facilmente con i pazienti senza il rumore del pronto soccorso e posso anche calmare i pazienti in difficoltà", ha detto al dottor Brian Goldman di White Coat Black Art .
La salute mentale di solito non è una priorità nei pronto soccorsoRick, 66 anni, è caduto in un episodio depressivo la scorsa primavera (per motivi di privacy usiamo solo il nome di Rick). Lui e sua moglie si sono recati al pronto soccorso di Montfort, dove sono stati prontamente indirizzati al Pronto Soccorso di Salute Mentale, cosa che, a suo dire, è stata una piacevole sorpresa.
Era "un'area riservata, spaziosa, pulita, nuova, isolata e sicura", ha detto Rick. "Potevamo rilassarci e non doverci preoccupare degli altri pazienti".
L'esperienza ha superato le sue aspettative, che erano state piuttosto basse nel corso di una vita, ha detto Rick.
Negli ultimi 50 anni, ha fatto molte visite al pronto soccorso con suo fratello, affetto da schizofrenia. Queste esperienze gli hanno lasciato l'impressione che la salute mentale "non sia la priorità", ha detto Rick.

Ma a Montfort, Rick vide subito l'infermiera psichiatrica, seguita 20 minuti dopo da un medico del pronto soccorso, che lo indirizzò a uno psichiatra di turno. Una cosa del genere non era mai accaduta a suo fratello, ha detto Rick.
Rick ha trascorso un paio di settimane in cura presso il reparto di salute mentale dell'ospedale, dotato di 60 posti letto, prima di essere dimesso, dove sta bene, ha detto Levesque.
Un vantaggio reciprocoAnche il personale può trovare sollievo dai pazienti in difficoltà in un'area dedicata. Come negli ospedali di tutto il mondo , gli episodi di violenza che hanno colpito il personale del Montfort sono in costante aumento dal 2020.
I dati condivisi con CBC Radio mostrano che tra aprile 2024 e marzo 2025, l'ospedale ha invertito la tendenza per la prima volta in cinque anni, con il 30% di incidenti in meno rispetto all'anno precedente.
Sei mesi dopo, il numero è diminuito del 50%, senza incidenti in tutto l'ospedale nei mesi di maggio, giugno e agosto.

Prima dell'apertura della zona nel novembre 2024, "le persone non volevano venire a lavorare, avevano la sensazione di correre rischi inutili", ha affermato Levesque, "e ora non credo più che sia così".
Cooper ha affermato che iniziative come la Montfort Mental Health Emergency Zone non sono nuove, ma che approcci più mirati come questi sono incoraggianti.
Indica il Winnipeg Crisis Response Centre , una struttura autonoma aperta 24 ore su 24, 7 giorni su 7, inaugurata nel 2013 per deviare le emergenze di salute mentale dai pronto soccorso della città.
"Negli anni abbiamo visto emergere altri esempi che hanno realmente risposto a questa esigenza", ha affermato Cooper, parlando di un "sistema di assistenza sanitaria mentale che supporta le persone in modi informati sui traumi".
Ma questi approcci devono essere adottati in tutto il Paese, ha affermato Cooper, e non solo nei centri urbani.
"Gli ospedali nelle comunità rurali e settentrionali, dove le risorse sono minori, possono cercare di garantire l'accesso al supporto infermieristico psichiatrico, al supporto tra pari o alle risorse di supporto familiare."
Gli ospedali tendono a visitare pazienti in crisi di salute mentale più frequentemente la sera o la notte, ha affermato Cooper. "Forse non puoi permetterti un'assistenza psichiatrica 24 ore su 24, 7 giorni su 7, ma puoi permetterti un turno serale".
La necessità di un trattamento d'urgenza mirato o specializzato contro il cancro non sarebbe messa in discussione, ha affermato.
"Abbiamo bisogno di standard di cura per le crisi psichiatriche e di salute mentale."
cbc.ca





